DRG,医改分水岭!
2020-11-04
(2021年政府推出2.0版DRG。增加MCC和CC,各自政府的医保支付中增加了人性化的支付倍率的处理)
假设某疾病病组支付标准10000元,患者自付自费比例40%,分三种情况,分析费用分担情况。具体情况如下表:
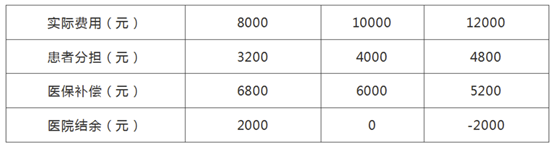
医院盈收=支付标准-病人一次住院诊疗成本
DRG付费使得多方都会发生相应变化:
一、医院作为医疗服务提供方,院内管理层更关注运营成本,同时要求临床诊疗行为规范化;
二、医保部门作为医疗服务的购买方,其将更关注医保欺诈;
三、卫生管理部门将更关注医疗质量与安全。
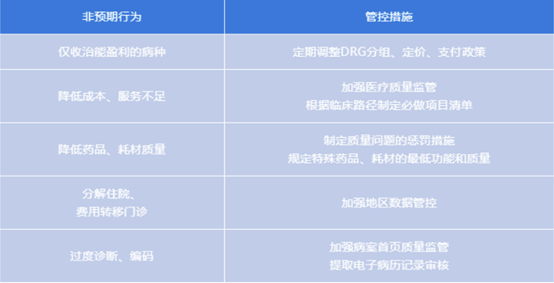
卫生管理部门发布的三级公立医院绩效考核文件,我们发现,其对公立医院的要求与DRG对医院的要求是完全一致的,都是指导医院在发展方式上由规模扩张型转向质量效益型,在管理模式上由粗放的行政化管理转向全方位的绩效管理,并促进收入分配更科学公平,实现效率提升和质量提升。此外,公立医院绩效考核将DRG考核指标融入其考核体系中,例如低风险死亡指标、CMI指标。
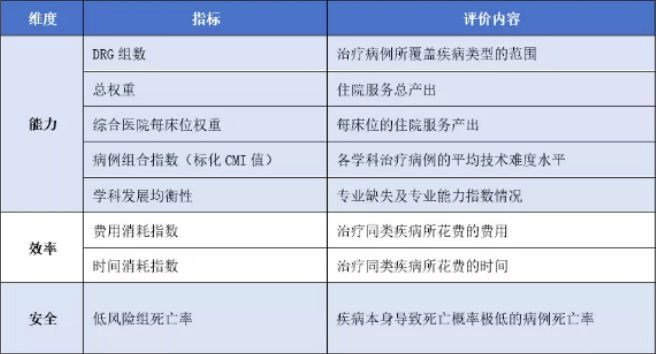
DRG下的医院管理
在DRG付费方式下医疗服务的提供方和购买方以往的管理模式都会发生变化。DRG作为医保和医院两方谈判沟通的渠道和平台,通过总额预算、测算权重、费率让病组价格透明化。
在DRG打包预付的方式下,病组治疗所需的药品、耗材、检查、检验都将变为成本单元,因而包括药事费用、耗材费用等都需要配合临床诊疗过程调整成本结构。
01.找准功能定位,优化病种结构
·加强成本管控
在不影响医疗质量的前提下,通过临床路径实施过程控制。规范病组诊疗行为,实施合理用药耗、合理检验检查,合理控制住院医疗费用
·提升运行效率
加强各病组住院流程环节控制,缩短病组平均住院日,提高病床周转率
·保障质量安全
提升医疗质量,通过临床路径,规范医疗行为,保障患者安全;同时杜绝由于质量问题造成的资源浪费
·加强绩效管理
DRGs付费制度下,医院的管理者更加重视规范医生的行为及绩效管理,在保障患者质量安全的前提下,避免医生在治疗上花费过高的成本
02.业务与财务管理融合
应用DRG结合临床发展与运营管理,关注重点专科建设,保持竞争优势。

03.建立以DRG为核心的成本核算体系
·科室成本核算
从医院全成本核算入手,提高医院成本管理的意识与能力;建立目标成本管理,减少不合理成本的支出,提高科室经济运行效率
·项目成本核算
项目成本核算主要用于支撑DRG成本、病种核算,精细的核算可以准确地帮助医院找到成本控制点,进行资源配置的优化;提供医疗服务项目价格调整和新型政府财政补偿的数据依据
·病种成本核算
基于DRG的病种成本核算再结合临床路径,医疗机构有效的在病组层面进行成本管理
04.保障质量安全—以临床路径为抓手、节约成本
在DRG付费下,医院成本的有效管控,需要用临床路径的方式来规范医生的诊疗行为,优化院内的支出结构,药占比低,为人员费用提供空间。反之,不重视正确的调整支出比例,导致医疗质量低下将会延长住院时间、增加住院费用,就会间接导致医院成本增加。
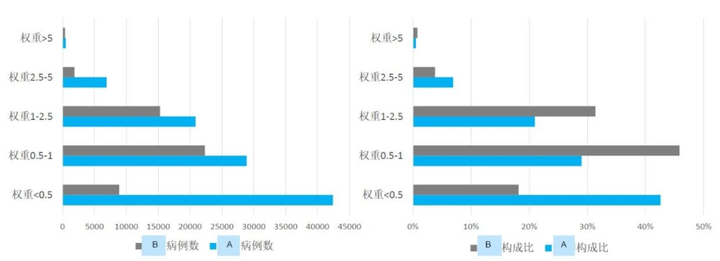
05.优化院内的CMI结构
DRG支付制度改革的一个重要方向就是优化三级公立医院的CMI结构,使得他们能将更多的精力放在危急重症、疑难杂症中,而非常见病、慢性病领域。郭默宁结合实例阐述了该方面的内容,示意图如下:
医院:
1、转变管理理念、模式:“以病人为中心”、围绕“疾病”加强成本管控、精细科学化管理;通过管理理念、模式的转变,优化病种结构、优化资源配置,制定合理且控制成本的诊疗路径,改变不合理的诊疗行为和运营行为,使医院降低成本、提质增效。
2、建立常态化多部门沟通协同机制
3、做好“业务”与“财务”融合:DRG与临床路径(提升医疗服务品质)、DRG与成本(增效,降成本)
4、从“财务管理”到“数据管理”:符合DRG管理理念的信息系统再造,业务系统与运营系统整
5、重视数据质量,通过规范数据填报,真实反应临床实际,准确应用到付费和绩效评价等管理中去
来源:https://zhuanlan.zhihu.com/p/272509178 2020-11-04


 浙公网安备 33010602011771号
浙公网安备 33010602011771号